Центр лапароскопической и неотложной хирургии МЧС России
Язвенная болезнь.
Язвенная болезнь чаще всего проявляется – язвой желудка, либо язвой двенадцатиперстной кишки. Как правило, язва возникает на фоне гастрита (воспаление слизистой оболочки желудка) или дуоденита (воспаление слизистой оболочки двенадцатиперстной кишки), ассоциированного с инфекцией Helicobacter pylori.
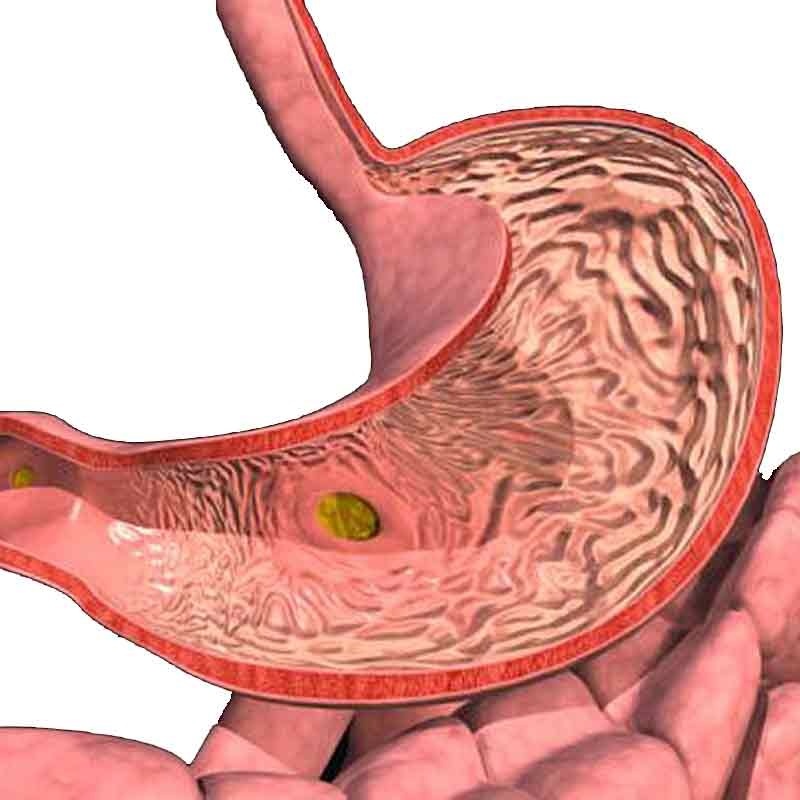
Язвенная болезнь чаще встречается в возрасте 30-40 лет, мужчины болеют в 6-7 раз чаще женщин, но подвержены ей все возрастные категории.
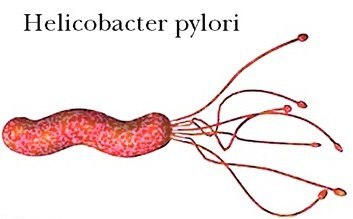
Причины язвенной болезни
Повреждение слизистой оболочки с образованием язв, эрозий и воспаления связывают с преобладанием агрессивных факторов, которые действуют в желудке и двенадцатиперстной кишке (соляная кислота, пепсин, желчные кислоты) над факторами защиты слизистой оболочки. Важную роль имеет наличии Helicobacter pylori.
Эти микроорганизмы способны вызывать воспаление слизистой оболочки, разрушая при этом местные факторы защиты и усиливая кислотность (агрессивный фактор).
К факторам, способствующим возникновению заболевания относят:
- длительное нервно-эмоциональное перенапряжение;
- генетическую предрасположенность;
- наличие хронического гастрита или дуоденита;
- нарушение режима питания;
- употребление крепких спиртных напитков и курение;
- употребление некоторых лекарственных препаратов (аспирин, индометацин и др.).
Эти микроорганизмы способны вызывать воспаление слизистой оболочки, разрушая при этом местные факторы защиты и усиливая кислотность (агрессивный фактор).
К факторам, способствующим возникновению заболевания относят:
- длительное нервно-эмоциональное перенапряжение;
- генетическую предрасположенность;
- наличие хронического гастрита или дуоденита;
- нарушение режима питания;
- употребление крепких спиртных напитков и курение;
- употребление некоторых лекарственных препаратов (аспирин, индометацин и др.).
Симптомы язвенной болезни.
Наиболее часто встречающимися симптомами язвенной болезни является боль в верхней части живота (эпигастрии), слева или справа в подложечной области, в зависимости от расположения язвы, которая чаще возникает на голодный желудок, т.е. между приемами пищи.
Боль может возникать и в ночное время. Боль обычно стихает в первые 30 минут после еды. Менее специфичными, но встречающимися при язвенной болезни симптомами являются тошнота, тяжесть после приема пищи, чувство переполнения желудка, рвота, которая приносит облегчение, снижение аппетита, массы тела, изжога.
Боль может возникать и в ночное время. Боль обычно стихает в первые 30 минут после еды. Менее специфичными, но встречающимися при язвенной болезни симптомами являются тошнота, тяжесть после приема пищи, чувство переполнения желудка, рвота, которая приносит облегчение, снижение аппетита, массы тела, изжога.
Существует большое количество серьезных осложнений язвенной болезни:
- кровотечение
- перфорация язв(появление отверстия в желудке или
двенадцатиперстной кишки)
- пенетрация язв(распространение за пределы органа)
- рубцово-язвенный стеноз привратника (появление сужения по ходу
желудочно-кишечного тракта, которое не позволяет пище нормально
проходить)
- малигнизация (озлокачествление) язвы.
- кровотечение
- перфорация язв(появление отверстия в желудке или
двенадцатиперстной кишки)
- пенетрация язв(распространение за пределы органа)
- рубцово-язвенный стеноз привратника (появление сужения по ходу
желудочно-кишечного тракта, которое не позволяет пище нормально
проходить)
- малигнизация (озлокачествление) язвы.
Осложнения язвенной болезни.
Наиболее частое осложнение, возникающее у 15—20% больных, — кровотечение. Клинически оно проявляется рвотой содержимым, напоминающим кофейную гущу и (или) черным дегтеобразным стулом (мелена).
Появление в рвотных массах примеси свежей крови может указывать на массивный характер кровотечения или низкую секрецию соляной кислоты (низкую кислотность желудка). Иногда кровотечение может вначале проявиться общими симптомами желудочно-кишечного кровотечения — слабостью, головокружением, падением артериального давления, бледностью кожи и др., тогда как его прямые признаки, например мелена, появляются лишь через несколько часов.
Перфорация язвы возникает у 5—15% больных, чаще у мужчин, оказываясь у некоторых больных первым симптомом заболевания. Предрасполагающими факторами могут быть физическое перенапряжение, прием алкоголя, переедание.
Признак перфорации язвы — острые («кинжальные») боли в подложечной области, нередко сопровождающиеся развитием коллапса, рвотой. Мышцы передней брюшной стенки резко напряжены («доскообразный» живот), отмечаются выраженная боль при прикосновении к животу. Перфорация чаще всего приводит к развитию смертельно опасного осложнения – перитонита (попадание содержимого желудка или кишки в брюшную полость с развитием воспаления).
Появление в рвотных массах примеси свежей крови может указывать на массивный характер кровотечения или низкую секрецию соляной кислоты (низкую кислотность желудка). Иногда кровотечение может вначале проявиться общими симптомами желудочно-кишечного кровотечения — слабостью, головокружением, падением артериального давления, бледностью кожи и др., тогда как его прямые признаки, например мелена, появляются лишь через несколько часов.
Перфорация язвы возникает у 5—15% больных, чаще у мужчин, оказываясь у некоторых больных первым симптомом заболевания. Предрасполагающими факторами могут быть физическое перенапряжение, прием алкоголя, переедание.
Признак перфорации язвы — острые («кинжальные») боли в подложечной области, нередко сопровождающиеся развитием коллапса, рвотой. Мышцы передней брюшной стенки резко напряжены («доскообразный» живот), отмечаются выраженная боль при прикосновении к животу. Перфорация чаще всего приводит к развитию смертельно опасного осложнения – перитонита (попадание содержимого желудка или кишки в брюшную полость с развитием воспаления).
Пенетрация — проникновение язвы за пределы стенки желудка или двенадцатиперстной кишки в окружающие органы (поджелудочную железу, малый сальник, печень и желчные пути и др.). Проявляется утратой прежней периодичности болей, которые становятся постоянными, иррадиируют (отдают) в ту или другую область (например, в поясничную при пенетрации язвы в поджелудочную железу). Температура тела поднимается до субфебрильных цифр (до 38), отмечается увеличение лейкоцитов в крови).
Стеноз привратника (выходной отдел желудка) развивается в результате рубцевания язв, расположенных у выхода из желудка или начальном отделе двенадцатиперстной кишки, а также, у больных, перенесших операцию ушивания прободной язвы этой области.
Больные жалуются на дискомфорт в подложечной области, отрыжку с запахом сероводорода, рвоту (иногда пищей, принятой накануне). Прогрессирование процесса приводит к истощению больных, тяжелым нарушениям водно-электролитного баланса.
Малигнизация, которая характерна для язв желудка, может сопровождаться изменением симптоматики, например утратой периодичности и сезонности обострений и связи болей с приемом пищи, потерей аппетита, нарастанием истощения, появлением анемии (бледность кожных покровов, слабость, головокружение, снижение работоспособности, снижение гемоглобина крови и количества эритроцитов).
Стеноз привратника (выходной отдел желудка) развивается в результате рубцевания язв, расположенных у выхода из желудка или начальном отделе двенадцатиперстной кишки, а также, у больных, перенесших операцию ушивания прободной язвы этой области.
Больные жалуются на дискомфорт в подложечной области, отрыжку с запахом сероводорода, рвоту (иногда пищей, принятой накануне). Прогрессирование процесса приводит к истощению больных, тяжелым нарушениям водно-электролитного баланса.
Малигнизация, которая характерна для язв желудка, может сопровождаться изменением симптоматики, например утратой периодичности и сезонности обострений и связи болей с приемом пищи, потерей аппетита, нарастанием истощения, появлением анемии (бледность кожных покровов, слабость, головокружение, снижение работоспособности, снижение гемоглобина крови и количества эритроцитов).
Профилактика при обострении
Главной задачей пациента является соблюдение режима питания и аккуратное исполнение назначений врача. Соблюдение диеты: избегать острой, соленой, жирной, жареной пищи.
Исключают продукты, усиливающие секрецию желудка (острые, маринованные, соленые, жаренные, копченые продукты, спиртные напитки, кофе, чай, газированные напитки, наваристые бульоны).
Не следует есть очень горячую или холодную пищу. Курильщикам рекомендуют прекратить курить, поскольку специалистами убедительно доказано, что курение не только затрудняет заживление (удлиняет сроки лечения), но и увеличивает риск рецидива (повторного возникновения) язвы. Также пациентам с язвой следует избегать приема аспирина и других нестероидных противовоспалительных препаратов.
Исключают продукты, усиливающие секрецию желудка (острые, маринованные, соленые, жаренные, копченые продукты, спиртные напитки, кофе, чай, газированные напитки, наваристые бульоны).
Не следует есть очень горячую или холодную пищу. Курильщикам рекомендуют прекратить курить, поскольку специалистами убедительно доказано, что курение не только затрудняет заживление (удлиняет сроки лечения), но и увеличивает риск рецидива (повторного возникновения) язвы. Также пациентам с язвой следует избегать приема аспирина и других нестероидных противовоспалительных препаратов.
Диагностика язвенной болезни.
Для диагностики язвенной болезни применяют целый ряд исследований:
- Рентгенография брюшной полости.
- Фиброэзофагогастродуоденоскопия (ФЭГДС). Эндоскопическое исследование подтверждает наличие язвенного дефекта, уточняет его локализацию, глубину, форму, размеры, позволяет оценить состояние дна и краев язвы, выявить сопутствующие изменения слизистой оболочки. ФЭГДС дает возможность взять биопсию стенки пораженного органа, с последующим гистологическим исследованием полученного материала для исключения злокачественного характера поражения.
- рН-метрия - исследование кислотности желудка.
- Анализ кала на скрытую кровь (для диагностики возможного кровотечения).
- Исследования на Helicobacter pylori (обнаружение в сыворотке крови антител к Helicobacter pylori, микробиологический посев, взятого при ФЭГДС материала, исследование в выдыхаемом воздухе продуктов жизнедеятельности бактерий).
- Рентгенография брюшной полости.
- Фиброэзофагогастродуоденоскопия (ФЭГДС). Эндоскопическое исследование подтверждает наличие язвенного дефекта, уточняет его локализацию, глубину, форму, размеры, позволяет оценить состояние дна и краев язвы, выявить сопутствующие изменения слизистой оболочки. ФЭГДС дает возможность взять биопсию стенки пораженного органа, с последующим гистологическим исследованием полученного материала для исключения злокачественного характера поражения.
- рН-метрия - исследование кислотности желудка.
- Анализ кала на скрытую кровь (для диагностики возможного кровотечения).
- Исследования на Helicobacter pylori (обнаружение в сыворотке крови антител к Helicobacter pylori, микробиологический посев, взятого при ФЭГДС материала, исследование в выдыхаемом воздухе продуктов жизнедеятельности бактерий).
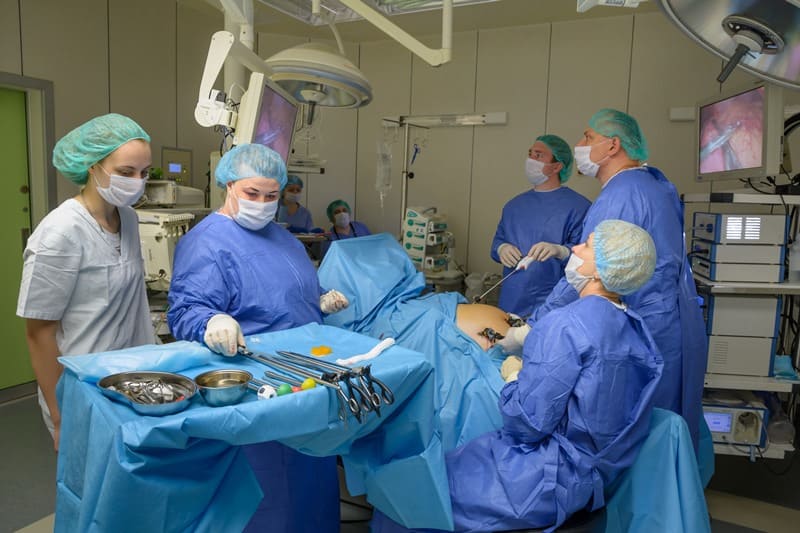
Лечение язвенной болезни.
Лекарственная терапия язвенной болезни обязательно включает препараты, снижающие выделение соляной кислоты в желудке. Если язва обусловлена инфицированием Helicobacter рylori, то врач дополнительно назначит антибактериальные препарата не менее чем на 7 дней.
В целях профилактики рекомендуется:
- меры, направленные на уменьшение нервного напряжения;
- прекращение курения и употребления алкоголя;
- нормализация режима питания и качественного состава пищи;
- лечение хронического гастрита или гастродуоденита.
Оперативное лечение проводят по абсолютным и относительным показаниям. К абсолютным показаниям относятся перфорация язвы, профузное кровотечение, декомпенсированный стеноз привратника, малигнизация язвы.
Относительными показаниями служат пенетрирующие гастродуоденальные язвы, каллезные язвы желудка, грубые рубцово-язвенные деформации желудка и двенадцатиперстной кишки, сопровождающиеся нарушением эвакуаторной функции желудка, а также повторные кровотечения.
Вопрос об оперативном лечении ставится также при часто рецидивирующем течении язвенной болезни, длительно не заживающих язвах желудка и двенадцатиперстной кишки. При пенетрирующих язвах операция может быть выполнена в плановом порядке, а при прободении язвы единственным надежным методом лечения является экстренная операция.
В послеоперационном периоде всем больным, оперированным по поводу язвенной болезни, проводят инфузионную терапию (в день операции и в первые два дня после нее больной обычно получает внутривенно капельно 1,5 — 2 л жидкости) под контролем данных лабораторных исследований и диуреза.
В первые дни послеоперационного периода больным дважды в сутки производят контрольное зондирование желудка. Лицам с нарушенной эвакуацией из желудка показана постоянная аспирация содержимого желудка через желудочный зонд.
Прием жидкости в ограниченном количестве (до 500 мл) разрешается, как правило, на следующий день после операции. Со 2 —3-го дня больной может пить практически без ограничения.
Пищу дают со 2 —3-го дня (диета № 0) каждые 2 —3 ч малыми порциями. Постепенно диету расширяют, и на 6—7-й день больные получают диету № 1А с исключением блюд, приготовленных на цельном молоке; питание дробное — 6 раз в сутки.
Оперированным больным показана двигательная активность.
- меры, направленные на уменьшение нервного напряжения;
- прекращение курения и употребления алкоголя;
- нормализация режима питания и качественного состава пищи;
- лечение хронического гастрита или гастродуоденита.
Оперативное лечение проводят по абсолютным и относительным показаниям. К абсолютным показаниям относятся перфорация язвы, профузное кровотечение, декомпенсированный стеноз привратника, малигнизация язвы.
Относительными показаниями служат пенетрирующие гастродуоденальные язвы, каллезные язвы желудка, грубые рубцово-язвенные деформации желудка и двенадцатиперстной кишки, сопровождающиеся нарушением эвакуаторной функции желудка, а также повторные кровотечения.
Вопрос об оперативном лечении ставится также при часто рецидивирующем течении язвенной болезни, длительно не заживающих язвах желудка и двенадцатиперстной кишки. При пенетрирующих язвах операция может быть выполнена в плановом порядке, а при прободении язвы единственным надежным методом лечения является экстренная операция.
В послеоперационном периоде всем больным, оперированным по поводу язвенной болезни, проводят инфузионную терапию (в день операции и в первые два дня после нее больной обычно получает внутривенно капельно 1,5 — 2 л жидкости) под контролем данных лабораторных исследований и диуреза.
В первые дни послеоперационного периода больным дважды в сутки производят контрольное зондирование желудка. Лицам с нарушенной эвакуацией из желудка показана постоянная аспирация содержимого желудка через желудочный зонд.
Прием жидкости в ограниченном количестве (до 500 мл) разрешается, как правило, на следующий день после операции. Со 2 —3-го дня больной может пить практически без ограничения.
Пищу дают со 2 —3-го дня (диета № 0) каждые 2 —3 ч малыми порциями. Постепенно диету расширяют, и на 6—7-й день больные получают диету № 1А с исключением блюд, приготовленных на цельном молоке; питание дробное — 6 раз в сутки.
Оперированным больным показана двигательная активность.
Операции при язвенной болезни
В качестве органосберегающих операций доктора выполняют пересечение ветвей блуждающего нерва, проводя двустороннюю стволовую ваготомию, двустороннюю селективную желудочную либо проксимальную селективную желудочную ваготомию.
В связи с ухудшением двигательной функции желудка при стволовой, а также селективной желудочной ваготомии в целях предупреждения развития застоя в желудке такие операции дополняют дренирующими вмешательствами: гастродуоденостомией и пилоропластикой.
Также выполняются резекции желудка в различных модификациях - больным с язвенной болезнью удаляют антральный отдел, где происходит продукция гастрина, и значительную часть тела желудка, вырабатывающего соляную кислоту. В процессе мобилизации желудка также пересекают ветви блуждающего нерва, отвечающие за регуляцию секреторной и моторной деятельности этих зон.
Вторым этапом путем наложением гастродуоденоанастомоза хирурги восстанавливают непрерывность пищеварительного тракта. Благодаря сохранению пассажа пищи по 12-перстной кишке такой подход считается более физиологичным и, к тому же, сопряжен с меньшим числом осложнений.
Резекция. Язва удаляется вместе с частью желудка, как правило, не менее двух третей этого органа удаляется. Разновидностей резекции существует несколько, благодаря тому, что удалению подлежит большая часть желудка, причем именно та, на которой сформировалась язва и где вырабатывается наибольшее количество соляной кислоты, способствующей появлению других язв.
В последнее время наиболее распространенной операцией при язве желудка является ваготомия. Этот тип операции применяется в том числе при язве двенадцатиперстной кишки и ее смысл заключается в том, что сам желудок остается нетронутым, а перерезаются отвечающие за производство гастрина нервные окончания. Это способствует тому, что язвы органов пищеварительной системы заживляются с течением времени.
Свое развитие получает в наши дни такой метод оперативного вмешательства, как эндоскопический способ лечения язвы. Данный метод хорош тем, что при нем не проводятся большие разрезы в брюшной полости, а делаются проколы брюшной стенки, в которые вводятся специальные лапароскопические инструменты и с их помощью осуществляются операции.
Прогноз зависит во многом от возраста и пола больного, локализации язвенного дефекта, особенностей течения осложнений, сопутствующих заболеваний, условий труда и быта. При своевременном распознавании и полноценном комплексном лечении в случае отсутствия осложнений он, как правило, благоприятный, возможно полное выздоровление.
В нашей клинике выполняется весь спектр оперативных вмешательств при язвенной болезни желудка и двенадцатиперстной кишки, в том числе с использованием лапароскопической (эндовидеохирургической) техники.
В качестве органосберегающих операций доктора выполняют пересечение ветвей блуждающего нерва, проводя двустороннюю стволовую ваготомию, двустороннюю селективную желудочную либо проксимальную селективную желудочную ваготомию.
В связи с ухудшением двигательной функции желудка при стволовой, а также селективной желудочной ваготомии в целях предупреждения развития застоя в желудке такие операции дополняют дренирующими вмешательствами: гастродуоденостомией и пилоропластикой.
Также выполняются резекции желудка в различных модификациях - больным с язвенной болезнью удаляют антральный отдел, где происходит продукция гастрина, и значительную часть тела желудка, вырабатывающего соляную кислоту. В процессе мобилизации желудка также пересекают ветви блуждающего нерва, отвечающие за регуляцию секреторной и моторной деятельности этих зон.
Вторым этапом путем наложением гастродуоденоанастомоза хирурги восстанавливают непрерывность пищеварительного тракта. Благодаря сохранению пассажа пищи по 12-перстной кишке такой подход считается более физиологичным и, к тому же, сопряжен с меньшим числом осложнений.
Резекция. Язва удаляется вместе с частью желудка, как правило, не менее двух третей этого органа удаляется. Разновидностей резекции существует несколько, благодаря тому, что удалению подлежит большая часть желудка, причем именно та, на которой сформировалась язва и где вырабатывается наибольшее количество соляной кислоты, способствующей появлению других язв.
В последнее время наиболее распространенной операцией при язве желудка является ваготомия. Этот тип операции применяется в том числе при язве двенадцатиперстной кишки и ее смысл заключается в том, что сам желудок остается нетронутым, а перерезаются отвечающие за производство гастрина нервные окончания. Это способствует тому, что язвы органов пищеварительной системы заживляются с течением времени.
Свое развитие получает в наши дни такой метод оперативного вмешательства, как эндоскопический способ лечения язвы. Данный метод хорош тем, что при нем не проводятся большие разрезы в брюшной полости, а делаются проколы брюшной стенки, в которые вводятся специальные лапароскопические инструменты и с их помощью осуществляются операции.
Прогноз зависит во многом от возраста и пола больного, локализации язвенного дефекта, особенностей течения осложнений, сопутствующих заболеваний, условий труда и быта. При своевременном распознавании и полноценном комплексном лечении в случае отсутствия осложнений он, как правило, благоприятный, возможно полное выздоровление.
В нашей клинике выполняется весь спектр оперативных вмешательств при язвенной болезни желудка и двенадцатиперстной кишки, в том числе с использованием лапароскопической (эндовидеохирургической) техники.